老年脑卒中患者吸入性肺炎危险因素分析及康复护理体会
摘 要:目的 探究老年脑卒中患者吸入性肺炎的危险因素及康复护理体会。方法 回顾性分析2017年12月至2018年12月我院收治的400例老年脑卒中患者的病例资料,根据是否发生吸入性肺炎分为肺炎组与非肺炎组。通过单因素分析和多因素分析确定老年脑卒中患者发生吸入性肺炎的危险因素,并给予针对性康复护理。结果 400例老年脑卒中患者中,21例发生吸入性肺炎(肺炎组),379例未发生吸入性肺炎(非肺炎组)。单因素分析显示,两组患者的年龄、老年痴呆、自主进食、伴发基础疾病、帕金森病、误吸史、义齿比较,组间差异均有统计学意义(P <0.05)。多因素Logistic回归分析显示,上述因素均是引起老年脑卒中患者发生吸入性肺炎的危险因素。结论老年脑卒中患者会受年龄、老年痴呆、自主进食、伴发基础疾病、帕金森病、误吸史、义齿的影响,增加吸入性肺炎发生率,临床应针对性给予相关预防措施,降低吸入性肺炎的发生率。
关键词:脑卒中 老年患者 吸入性肺炎 危险因素 康复护理
脑卒中又称为“中风”、“脑血管意外”,主要是因脑部血管突然破裂或因血管阻塞导致血液不能流入大脑而引起脑组织损伤的一组疾病,是临床常见的神经系统疾病,具有较高的病死率、致残率,并且容易复发[1-2]。病情较严重的患者会出现昏迷、意识不清等现象,临床病死率较高,经治疗后患者恢复情况无法达到良好的效果,会对患者知觉、运动等功能造成影响,且极大可能会对患者的生命安全造成威胁[3-4]。吸入性肺炎在各个年龄阶段均有发生,但以老年群体居多。吸入性肺炎是指患者吸入来自鼻咽部分泌物或者胃内反流的固体、流质食物等引起的病理综合征[5]。为降低老年脑卒中患者吸入性肺炎的发生率及病死率,现回顾性分析我院2017年12月至2018年12月收治的400例老年脑卒中患者的病例资料,探讨老年脑卒中患者发生吸入性肺炎的危险因素及康复护理体会。报道如下。
1 资料与方法
1.1 一般资料
回顾性分析2017年12月至2018年12月我院收治的400例老年脑卒中患者的病例资料。纳入标准:(1)纳入对象符合脑卒中相关诊断标准,并经过磁共振成像(magnetic resonance imaging,MRI)、电子计算机断层扫描(computed tomography,CT)等影像学检查确诊。(2)自愿加入本次研究,并签署知情同意书。(3)患者病情状况稳定,神志清楚。排除标准:(1)纳入对象存在认知功能障碍。(2)合并颅内肿瘤、脑膜瘤以及头颅外伤等。(3)伴有咽喉局部病变者。其中男256例,女144例,年龄65~92岁,平均年龄(82.60±3.40)岁。本次研究经我院医学伦理委员会批准。
1.2 方法
收集所有研究对象的临床病例资料,根据是否发生吸入性肺炎分为肺炎组与非肺炎组。根据参考文献中可能引起老年脑卒中患者发生吸入性肺炎的影响因素[3],通过单因素分析比较两组患者在年龄、老年痴呆、管饲、是否自主进食、吸痰、伴发基础疾病、低蛋白血症、帕金森病、误吸史、义齿、吸烟等因素上的差异,并将差异有统计学意义的因素进行多因素Logistic回归分析,确定引起老年脑卒中患者发生吸入性肺炎的危险因素。
1.3 误吸风险评估、吸入性肺炎诊断及集束化护理管理
(1)误吸风险评估:参照标准的吞咽功能评估量表对患者的意识、呼吸、咽反射、软腭运动等情况进行综合性评估,若患者在吞咽唾液时引发咳嗽2次及以上,在饮水过程中存在呛咳或饮水后声音改变,即可判断存在误吸。(2)吸入性肺炎诊断:患者发热(38.3℃以上)或体温较原体温上升1℃以上,痰量较原来增多、肺部出现新的湿性啰音等即可诊断为吸入性肺炎。(3)集束化护理管理:a.护理人员在帮助患者翻身时应保持体位稳定,床头应抬高35°~40°,以减少误吸的情况发生。b.选择合适的胃管置管,留置导管前应向患者及其家属讲解胃管置管的作用和意义,并嘱咐其切勿擅自移动或拔除导管等相关注意事项。胃管留置深度应保持在55~65 cm,营养物注入速度在100~150 m L/h,每日给营养物质6次,每次给营养物质间隔2 h,保持营养物温度在37~40℃。c.对于有行动能力的患者应鼓励其自行刷牙;对于无法自主行动的患者护理人员应定时为其清理口腔,每日3次;另外,对于气管切开的患者,护理人员应严格遵守无菌操作规则,选择鼻饲前或鼻饲后30 min后吸痰,先吸净口咽部,换管后再行气管内吸引,吸引时应观察患者痰液的量、颜色及性质,以确定患者病情状态及血氧饱和度,若出现异常情况则应停止操作并及时报告医师处理,以免发生误吸。d.高龄患者在长期鼻饲过程中容易产生悲观、抑郁的心理状态,护理人员应多慰藉患者,多与其聊天,多给予其关心,同时鼓励其家属轮流照顾患者,使其安心治疗。e.每次进食后使用生理盐水彻底清洗口腔,清除口腔内食物残留。选择温生理盐水棉球、冰生理盐水棉球,交替擦洗上腭、舌面、腭弓以及下颚,每个部位反复擦洗10次,棉球在每个部位停留20 s,每日2次,分早晚实施。f.加强对患者吮吸训练,选择塑胶手套戴于手指并插入患者嘴中进行吮吸训练;下颌运动训练,让患者张大口然后松弛,下颌往左右两侧运动;舌部训练,让患者将舌向前及两侧尽量伸展,练习舌抬高训练;冰刺激训练,以冰棉棍刺激患者的眼部、舌根等部位;空咽训练,将手指放于患者甲状软骨上,并指导其进行吞咽训练。
14统计学方法
使用SPSS 19.0统计学软件对全文数据进行分析,计数资料以例(n)表示,单因素分析采用χ2检验,多因素分析采用Logistic回归分析。P<0.05表示差异具有统计学意义。
2 结果
2.1 吸入性肺炎发生情况
400例老年脑卒中患者中,21例发生吸入性肺炎,占5.25%,379例未发生吸入性肺炎,占94.75%。
2.2 单因素分析
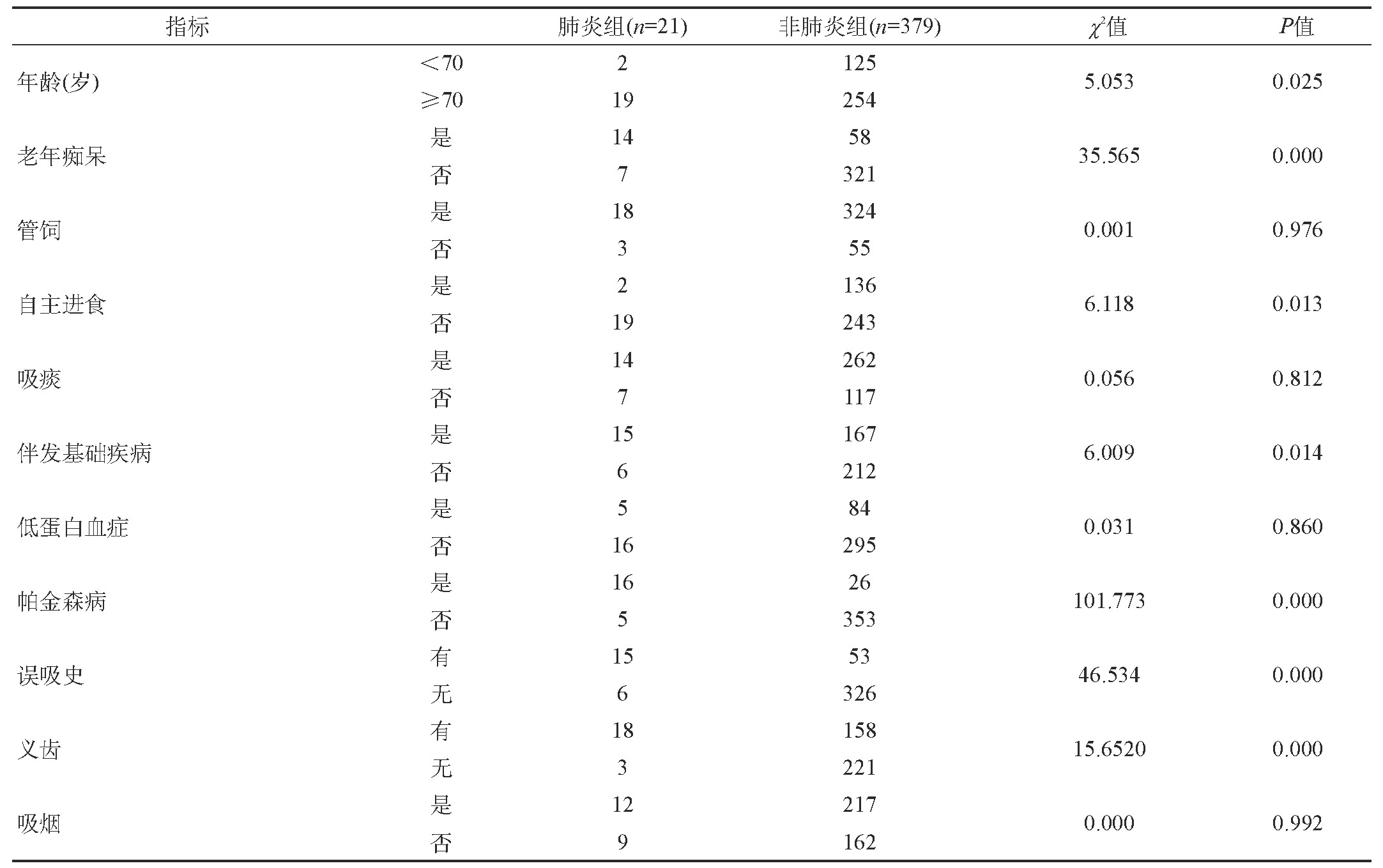
两组患者年龄、老年痴呆、自主进食、伴发基础疾病、帕金森病、误吸史、义齿比较,组间差异均有统计学意义(P<0.05)。见表1。
表1 两组患者一般资料对比
2.3 多因素分析
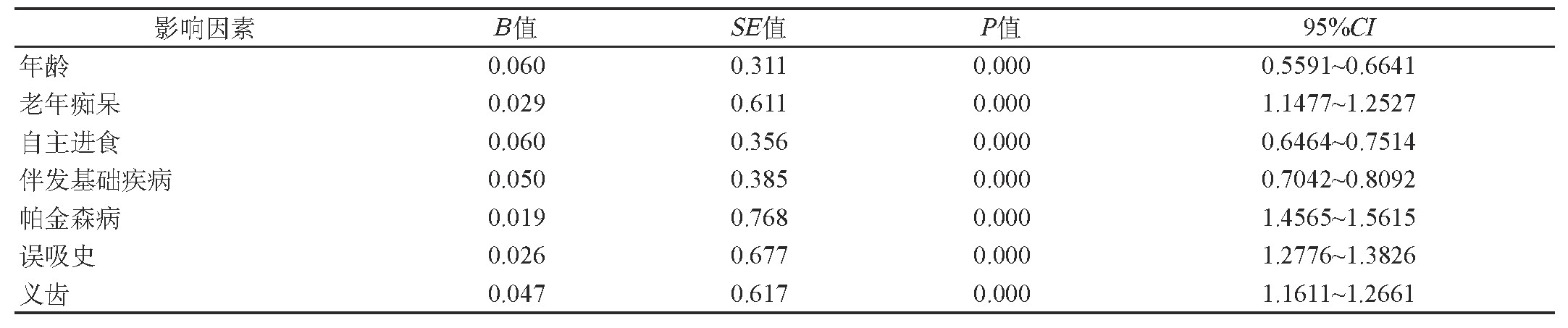
将年龄、老年痴呆、自主进食、伴发基础疾病、帕金森病、误吸史、义齿纳入多因素Logistic回归方程进行分析得出,以上因素均是引起老年脑卒中患者发生吸入性肺炎的危险因素。见表2。
表2 老年脑卒中患者发生吸入性肺炎的多因素分析
3 讨论
脑卒中为脑血管疾病中最为常见及高发的一种疾病,主要是因脑部血液无法正常流入大脑,使部分神经功能受到损伤,患者会出现头疼、头晕、呕吐等表现,对患者的生活质量造成严重影响[2]。该病好发于糖尿病、心脏病、高脂血症等患者。长期吸烟、饮酒、作息不规律、长期不运动者均是该病的影响人群[6-7]。脑卒中患者往往会伴有食管、咽喉及软腭等部位功能受损,并伴有发音模糊、困难等症状,降低患者的生活质量。其中最为常见的为吞咽困难所致的吸入性肺炎,当脑卒中患者伴有吞咽困难会导致食物反流率明显增加,引起吸入性肺炎,为此,分析引起吸入性肺炎的相关危险因素,依据其危险因素配以相应的康复护理干预,可有效防范并发症发生,进而改善预后,降低各项并发症发生率,提高治疗有效率。
本文对本院收治的400例老年脑卒中患者的病例资料进行了回顾性分析,结果显示,其中21例患者发生吸入性肺炎,占5.25%,379例未发生吸入性肺炎,占94.75%。两组患者年龄、老年痴呆、自主进食、伴发基础疾病、帕金森病、误吸史、义齿比较,组间差异有统计学意义(P<0.05)。使用多因素Logistic回归分析得出上述因素均为老年脑卒中患者发生吸入性肺炎的危险因素。分析其原因为:年龄≥70岁的脑卒中患者发生吸入性肺炎的风险增高,老年患者气道的保护功能相对较差,气道黏膜纤毛的自洁能力降低,再加上长期的卧床治疗,使患者身体素质较差,部分患者甚至无法自行饮食,为了保证患者身体营养,多数老年患者会进行鼻饲[8-9]。在这种状况下,患者呼吸系统状况更差,很容易并发吸入性肺炎。老年痴呆、帕金森病的老年患者多存在反应迟钝及吞咽反射下降等情况,加上若存在牙齿残缺、合并基础疾病,口腔内食物及液体较易误入气管导致误吸,病原微生物较易侵入呼吸系统,老年患者抵抗力较低,易导致吸入性肺炎的发生[10-11]。管饲时,若速度过快且食物量过多会导致患者出现呛咳,引发恶心呕吐,可导致食物反流,导致吸入性肺炎的发生[12]。
依据上述老年脑卒中患者发生吸入性肺炎的危险因素,本院采取了相应的对策干预,进而有效保障患者的康复效果,降低并发症发生率,改善预后。具体康复护理措施如下:(1)伴基础疾病患者的康复护理:将伴基础疾病的老年脑卒中患者纳入重点观察范围,做好患者基础疾病体征、症状的监测工作,动态评估患者的病情变化。一旦发现患者体征异常波动,立即记录并通知医师处理,以降低患者的吸入性肺炎发生率[13]。(2)伴吞咽障碍患者的康复护理:指导患者进行吞咽功能康复训练,按照循序渐进的原则,逐渐提高其吞咽训练量及难度,以促进患者吞咽功能的逐渐康复。(3)伴意识障碍患者的康复护理:采用叩背、吸痰、呼吸道清洁等护理方法,及时排出患者口腔、鼻腔等区域分泌的分泌物,从根本上清除炎性反应的病因,进而有效预防吸入性肺炎的发生。(4)伴咳嗽无力患者的康复护理:指导患者进行有效咳嗽,鼓励患者克服咳嗽带来的不适,提高其自主排痰能力,进而降低患者吸入性肺炎的发生风险。
加强对患者开展康复护理,进而提高其咳嗽能力。
综上所述,老年脑卒中患者发生吸入性肺炎与年龄、老年痴呆、自主进食、伴发基础疾病、帕金森病、误吸史、义齿有关,临床应采用针对性预防措施,以降低吸入性肺炎发生率。
参考文献
[1]周玉妹,张超,方小群,等.间歇性鼻饲联合吞咽训练对脑卒中吞咽障碍病人的影响[J].护理研究,2019,33(17):2935-2939.
[2]陈玲,张贞,赵宗欢,等.降低缺血性脑卒中患者吸入性肺炎发生率[J].中国卫生质量管理,2020,27(1):119-123.
[3]康杜新,张依蕾,李艳平,等.延续康复护理联合吞咽训练对脑卒中后吞咽困难和吸入性肺炎的影响[J].国际护理学杂志,2020,39(1):125-129.
[4]张余辉,黄秋丽,苏庆杰,等.电视荧光吞咽功能检查及预见性治疗对脑卒中后并发吸入性肺炎的影响[J].临床和实验医学杂志,2020,19(16):1767-1772.
[5]李晓华,孙丽娟.脑梗死合并吸入性肺炎的危险因素及其护理对策[J].海南医学,2019,30(14):1902-1904.
[6]蔡卫新,尹志科,张冉,等.脑卒中患者护理质量控制系统的构建及应用研究[J].中华护理杂志,2020,55(11):1612-1619.
[7]陈文生,王玉龙,李华.康复训练对后循环脑梗死急性期病人吞咽功能及吸入性肺炎的影响[J].中西医结合心脑血管病杂志,2019,17(10):1570-1572.
[8]王龙芳,唐雪花,张潇潇.重症脑梗死患者肠内营养误吸的影响因素与护理对策[J].海南医学,2019,30(16):2167-2169.
[9]陈亮,韩秀迪,李艳丽,等.具有吸入因素的社区获得性肺炎住院患者临床特征分析[J].医学研究生学报,2020,33(1):54-61.
[10]龙云霞,陈波,姜利琼.老年人吸入性肺炎与非吸入性肺炎的临床特征及肺功能比较[J].河北医药,2020,42(11):1649-1652.
[11]赵颖.脑梗死合并吸入性肺炎患者的临床护理应用[J].中国医药指南,2019,17(8):17-18.
[12] Mayumi N,Tatsuma O,Satoru E.et al.Chronic inf lammation,lymphangiogenesis, and effect of an anti-VEGFR therapy in a mouse model and in human patients with aspiration pneumonia[J].J Pathol,2015,235(4):632-645.
[13] Madan R,Kairo AK,Sharma A.et al.Aspiration pneumonia related deaths in head and neck cancer patients:a retrospective analysis of risk factors from a tertiary care centre in North India[J].J Laryngol Otol,2015,129(7):710-714.

