胰岛素泵在2型糖尿病强化治疗中的疗效
摘 要:目的 分析胰岛素泵在2型糖尿病强化治疗中的临床效果。方法 从我院2017年9月至2018年9月接诊的2型糖尿病患者中选84例。依照随机数字表法将患者分为对照组和观察组,两组患者都有42例。对照组患者采用皮下注射胰岛素治疗,观察组患者则采取胰岛素泵强化治疗。分析不同治疗方法的临床效果。结果 治疗后患者的血糖水平都有所改善,但无明显差异(P> 0.05);但观察组的各项指标优于对照组,风险事件低于对照组,有统计学差异(P <0.05)。结论 常规性的皮下注射胰岛素和胰岛素泵强化治疗2型糖尿病均可取得较好的效果,但相比而言,强化治疗减少胰岛素使用量的同时还可以缩短血糖达标时间,并有效降低低血糖发生率,临床应用具有一定优势。
关键词:2型糖尿病 胰岛素泵 强化治疗
生活条件的改善,生活水平的提高,我国糖尿病患者总数量每年都在升高,且大部分为中老年人[1]。糖尿病极容易引发多种并发症,尤其是2型糖尿病,病情严重时还可能危及患者的生命安全。目前,治疗2型糖尿病主要采取药物治疗,如注射胰岛素或服用控制血糖浓度的药物。如患者没有合理使用这些治疗措施,低血糖发生率会明显提高,影响患者的健康,不仅不会缓解病情,还可能增加患者不适[2]。研究发现,胰岛素泵强化治疗可明显提高2型糖尿病的临床效果。本文分析胰岛素泵在2型糖尿病强化治疗中的临床效果。
1 资料与方法
1.1 一般资料
从我院2017年9月至2018年9月接诊的2型糖尿病患者中选84例。经确诊所有患者均符合2型糖尿病的判断标准。依照随机数字表法将患者分为对照组和观察组,两组患者都有42例。对照组中男24例,女18例,患者年龄为38~68岁,平均年龄为(53.50±4.30)岁;病程1~18年,平均病程(7.50±3.50)年。观察组患者中男23例,女19例,患者年龄为39~68岁,平均年龄(54.10±4.20)岁;病程1~19年,平均病程(7.60±3.40)年。分析对比两组患者性别、年龄等常规性资料,无明显区别(P>0.05),可进行比较分析。
1.2 方法
所有患者均检查空腹血糖和餐后血糖值。根据患者的具体情况向其普及糖尿病相关知识,提醒患者严格控制饮食、指导锻炼。对照组患者采用皮下注射胰岛素治疗,即在早、中、晚餐前皮下注射适量的门冬胰岛素,以控制血糖水平,空腹血糖维持在4.5~10 mmol/L。观察并监测患者血糖水平,合理调整胰岛素使用量。睡前予以患者诺和灵N,每日4次。患者初始剂量为0.44 U/kg,随后根据患者具体情况合理调整使用量,并连续治疗,2周为1疗程,根据患者病情可连续治疗1~3个疗程。观察组患者则采取胰岛素泵强化治疗。经胰岛素泵将门冬胰岛素注入,初始剂量为0.44 U/kg。全天的使用量减半作为基础用量,随后将剩余的一半药量在三餐前注入。在患者病情稳定前,利用动态血糖监测仪测定患者的血糖动态。期间让患者平卧于床上,将动态血糖监测仪设置的探头有效穿刺患者上臂皮下,实用贴膜进行固定。经系统自带的软件记录并测量,根据具体数值对胰岛素用量进行适当调整。
1.3 观察指标
分析比较两组患者治疗前后空腹血糖、餐后2 h血糖水平,同时对比两组患者血糖达标时间、胰岛素使用量和低血糖发生率。
1.4 统计学方法
试验活动应用统计学软件SPSS19.0处理处理数据,并经χ2检验后采用百分比表示计数资料;t原理检验后采用均数表示计量资料,如检验结果P<0.05,说明组间数据符合统计学意义。
2 结果
2.1 治疗前后两组患者血糖水平变化
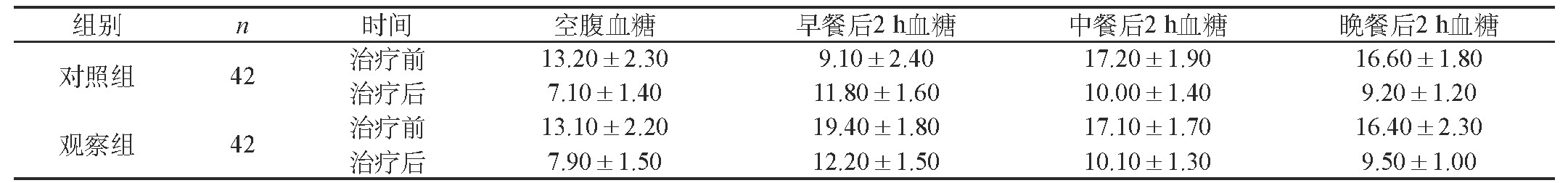
所有患者治疗前的空腹血糖和餐后2 h血糖水平测定无差异(P>0.05),治疗后所有患者的血糖指标都有所改善,但两组患者治疗后的血糖水平比较并无区别,对比差异P>0.05,无统计学意义。见表1。
表1 两组患者治疗前后血糖水平变化对比
2.2 两组患者血糖达标时间、胰岛素使用量以及低血糖发生率比较
对比两组患者血糖达标时间、胰岛素使用量,观察组患者均少于对照组,差异比较P<0.05,统计学意义显著;且观察组患者低血糖发生率要低于对照组,检验P<0.05,具有统计学意义。见表2。
表2 两组患者血糖达标时间、胰岛素使用量以及低血糖发生率比较

3 讨论
就我国目前发展状态,人们生活条件改善,日常饮食、生活习惯明显改变。与此同时三大疾病如糖尿病、肥胖症以及高血压的发生率显著提高[3]。糖尿病是一种发生率比较高的疾病,2型糖尿病发生率呈现出上升趋势。糖尿病已经严重影响患者的生活与工作,而要想降低糖尿病的发生率,改善患者的身体素质,就需要采取强化治疗。如患者长时间维持高血糖,会损害胰岛B细胞,造成越来越严重的胰岛素抵抗,并出现恶性循环的现象[4]。针对此,需要改善并优化患者的生活质量和身体素质,早期实施胰岛素治疗,减轻体内高糖毒性。
临床治疗糖尿病,主要是采取皮下注射胰岛素的方式,但是此种治疗措施并不能有效模拟患者体内胰岛素分泌情况,很难对患者胰岛素使用量进行调整[5]。因此,多次皮下注射胰岛素会让患者产生多种不良反应,主要有胰岛素耐受性与反应性高血糖等。而胰岛素泵可以持续24 h输入适量的胰岛素,以此降低低血糖发生了,促使患者血糖维持正常水平,降低并发症发生率[6]。胰岛素泵强化治疗时一种依据患者生理状态的输注方法,利用胰岛素泵治疗可减轻患者痛苦,并有效控制患者血糖水平,促使血红蛋白水平明显降低,提高混着日常活动自由度,简化治疗程序,促使患者恢复到正常工作状态,恢复自身生活能力,以便糖尿病患者能够参与到各种社交活动中,提高自信心,改善生活质量。胰岛素泵治疗期间也存在着一定的不足,如可引发患者出现低血糖。低血糖的产生于患者饮酒过度、运动过量、食物摄入量过少等因素相关。如患者进餐前注入较多胰岛素后并没有及时补充食物[7]。而1型糖尿病患者需依据患者的具体情况监测血糖,确保血糖浓度维持在正常范围内。如患者出现异常反应,需要立即采取对症治疗措施。针对严重的终末期肾病或心脑血管疾病等不良症状的糖尿病患者或年龄不足13岁的糖尿病,应尽可能避免强化胰岛素治疗,以降低患者治疗期间风险事件的出现[8]。临床治疗期间,胰岛素的使用范围比较广泛,可对生活不规律患者、肢端肥大症患者等严重内分泌疾病并发糖尿病患者均有效果。胰岛素泵强化治疗具有明显的优势,如操作简便、体积不大、占地空间优先可明显减轻患者注射的痛苦,具有良好的降糖效果。与此同时,还能够提高患者治疗依从性。利用胰岛素泵可实现合理控制血糖,还可控制患者餐后血糖,且不会对患者的正常生活与工作产生影响[9]。经本研究得出,常见的皮下注射胰岛素和胰岛素泵强化治疗在调节患者血糖水平中均具有较好的效果,表明胰岛素泵强化治疗在临床中取得的效果同样值得信任,对改善患者症状具有显著的效果,但此种治疗方法可根据患者体内血糖水平,自动调节胰岛素注入量,这对减少胰岛素使用量具有明显的作用,且有效避免过量胰岛素引发患者不良反应的发生,确保患者治疗安全,加快患者血糖恢复至正常范围的时间,对患者具有重要的意义[10]。
综上所述,常规性的皮下注射胰岛素和胰岛素泵强化治疗2型糖尿病均可取得较好的效果,但相比而言,强化治疗减少胰岛素使用量的同时还可以缩短血糖达标时间,并有效降低低血糖发生率,临床应用具有一定优势。
参考文献
[1]井庆平,孙爱东,李媛,等.血糖日平均危险范围指数对胰岛素泵强化治疗2型糖尿病患者胰岛功能改善的影响[J].山东医药,2021,61(22):63-65.
[2]宋丽媛.胰岛素泵输注胰岛素治疗2型糖尿病的效果观察[J].中国实用医药,2021,16(21):152-154.
[3]肖蔚,陈永明,陈秀珍.门冬胰岛素注射液经胰岛素泵输注强化治疗2型糖尿病的应用效果[J].心理月刊,2021,16(16):72-73.
[4]陈荣.2型糖尿病围手术期胰岛素泵治疗疗效及安全性分析[J].中国社区医师,2021,37(20):13-14.
[5]张慧君,黄思哲.短期胰岛素泵强化治疗对不同病程2型糖尿病患者血糖指数与胰岛β细胞功能的影响[J].现代医学与健康研究电子杂志,2021,5(13):48-50.
[6]湛文世,王龙,凌小元,等.胰岛素泵强化治疗对初诊2型糖尿病患者糖脂代谢及胰岛β细胞功能的影响[J].中南医学科学杂志,2021,49(4):427-430.
[7]刘秀娟.胰岛素泵强化治疗对新诊断2型糖尿病患者血糖控制的影响[J].黑龙江医药科学,2021,44(3):158-159.
[8]李学英,杨晓彦.短程胰岛素泵治疗对改善2型糖尿病持续高血糖状态的效果观察[J].山西医药杂志,2021,50(10):1701-1704.
[9]孙雪涛,王素侠,张克玉,等.胰岛素泵强化治疗2型糖尿病患者的临床疗效分析[J].中国农村卫生,2021,13(9):62-63,65.
[10]李廷灿,叶瑞航,叶宏平.短期胰岛素泵强化治疗对2型糖尿病患者血糖、血脂水平及胰岛β细胞功能的影响[J].慢性病学杂志,2021,22(5):729-731.

